Τις τελευταίες δεκαετίες, η συχνότητα εμφάνισης καταγμάτων του εγγύς βραχιονίου οστού (PHF) έχει αυξηθεί κατά περισσότερο από 28% και το ποσοστό χειρουργικών επεμβάσεων έχει αυξηθεί κατά περισσότερο από 10% σε ασθενείς ηλικίας 65 ετών και άνω. Προφανώς, η μειωμένη οστική πυκνότητα και ο αυξημένος αριθμός πτώσεων αποτελούν σημαντικούς παράγοντες κινδύνου στον αυξανόμενο ηλικιωμένο πληθυσμό. Παρόλο που υπάρχουν διάφορες χειρουργικές θεραπείες για τη διαχείριση των παρεκτοπισμένων ή ασταθών PHF, δεν υπάρχει συναίνεση σχετικά με την καλύτερη χειρουργική προσέγγιση για τους ηλικιωμένους. Η ανάπτυξη πλακών σταθεροποίησης γωνίας έχει προσφέρει μια θεραπευτική επιλογή για τη χειρουργική θεραπεία των PHF, αλλά πρέπει να ληφθεί υπόψη το υψηλό ποσοστό επιπλοκών έως και 40%. Οι πιο συχνά αναφερόμενες είναι η κατάρρευση προσαγωγής με μετατόπιση βίδας και η ανάγγεια νέκρωση (AVN) της κεφαλής του βραχιονίου οστού.
Η ανατομική ανάταξη του κατάγματος, η αποκατάσταση της ροπής του βραχιονίου οστού και η ακριβής υποδόρια στερέωση της βίδας μπορούν να μειώσουν τέτοιες επιπλοκές. Η στερέωση με βίδα είναι συχνά δύσκολο να επιτευχθεί λόγω της μειωμένης ποιότητας του οστού του εγγύς βραχιονίου που προκαλείται από την οστεοπόρωση. Για την αντιμετώπιση αυτού του προβλήματος, η ενίσχυση της διεπαφής οστού-βίδας με κακή ποιότητα οστού με την εφαρμογή οστικού τσιμέντου πολυμεθυλομεθακρυλικού (PMMA) γύρω από την άκρη της βίδας είναι μια νέα προσέγγιση για τη βελτίωση της αντοχής στερέωσης του εμφυτεύματος.
Η παρούσα μελέτη είχε ως στόχο την αξιολόγηση και ανάλυση των ακτινογραφικών αποτελεσμάτων των PHF που αντιμετωπίστηκαν με γωνιακές πλάκες σταθεροποίησης και πρόσθετη ενίσχυση της άκρης με βίδα σε ασθενείς ηλικίας άνω των 60 ετών.
Ⅰ.Υλικό και μέθοδος
Συνολικά 49 ασθενείς υποβλήθηκαν σε γωνιακή σταθεροποίηση πλάκας και πρόσθετη ενίσχυση με τσιμέντο με βίδες για PHF, και 24 ασθενείς συμπεριλήφθηκαν στη μελέτη με βάση τα κριτήρια ένταξης και αποκλεισμού.
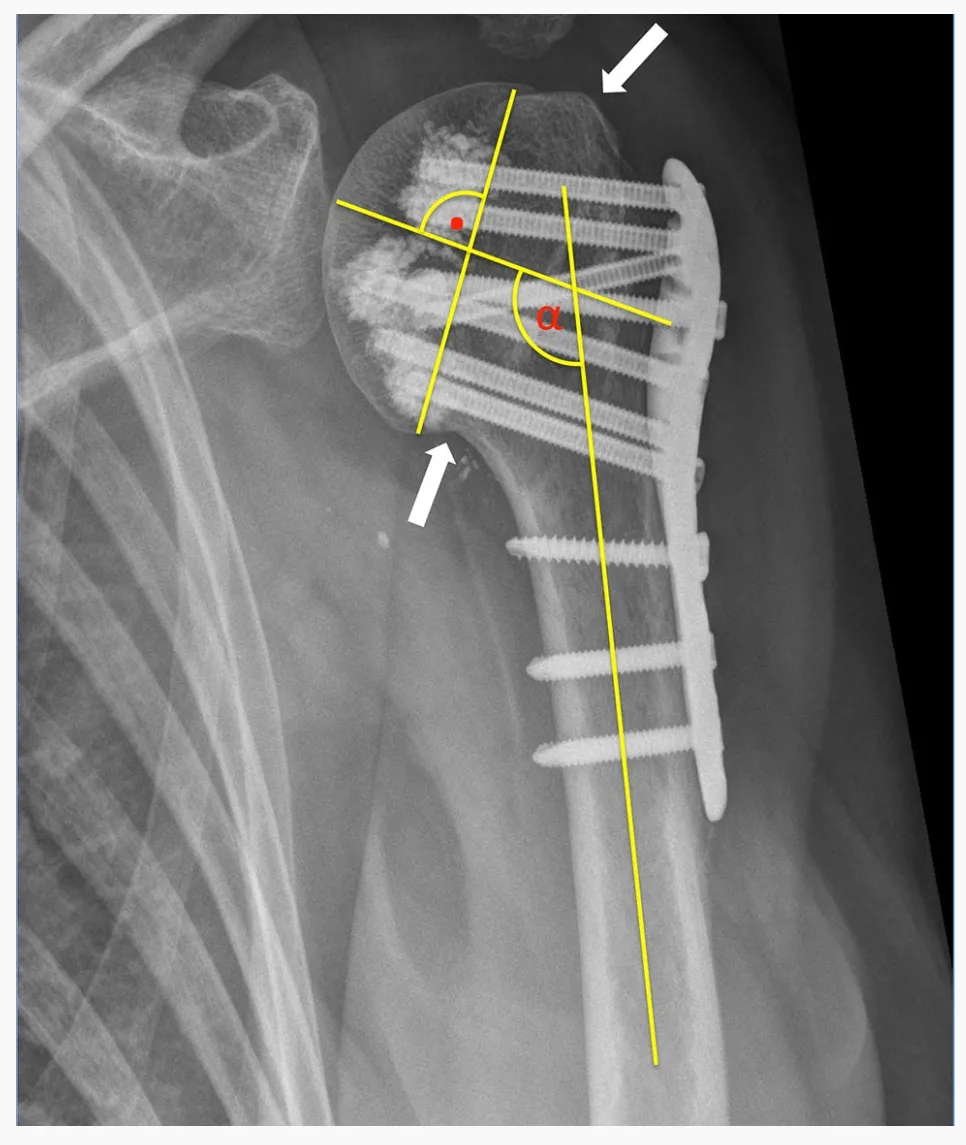
Και οι 24 PHF ταξινομήθηκαν χρησιμοποιώντας το σύστημα ταξινόμησης HGLS που εισήγαγαν οι Sukthankar και Hertel χρησιμοποιώντας προεγχειρητικές αξονικές τομογραφίες. Αξιολογήθηκαν τόσο οι προεγχειρητικές ακτινογραφίες όσο και οι μετεγχειρητικές απλές ακτινογραφίες. Επαρκής ανατομική ανάταξη του κατάγματος θεωρήθηκε ότι επιτεύχθηκε όταν το ογκίδιο της βραχιονίου κεφαλής επανασυστάθηκε και έδειξε λιγότερο από 5 mm κενού ή μετατόπισης. Η παραμόρφωση προσαγωγής ορίστηκε ως κλίση της βραχιονίου κεφαλής σε σχέση με το βραχιόνιο στέλεχος μικρότερη από 125° και η παραμόρφωση βλαισσού ορίστηκε ως μεγαλύτερη από 145°.
Η πρωτογενής διείσδυση βίδας ορίστηκε ως η διείσδυση της άκρης της βίδας στο όριο του μυελικού φλοιού της κεφαλής του βραχιονίου οστού. Η δευτερογενής μετατόπιση κατάγματος ορίστηκε ως η μετατόπιση του μειωμένου κυρτώματος κατά περισσότερο από 5 mm ή/και η αλλαγή κατά περισσότερο από 15° στη γωνία κλίσης του θραύσματος της κεφαλής στην ακτινογραφία παρακολούθησης σε σύγκριση με την διεγχειρητική ακτινογραφία.
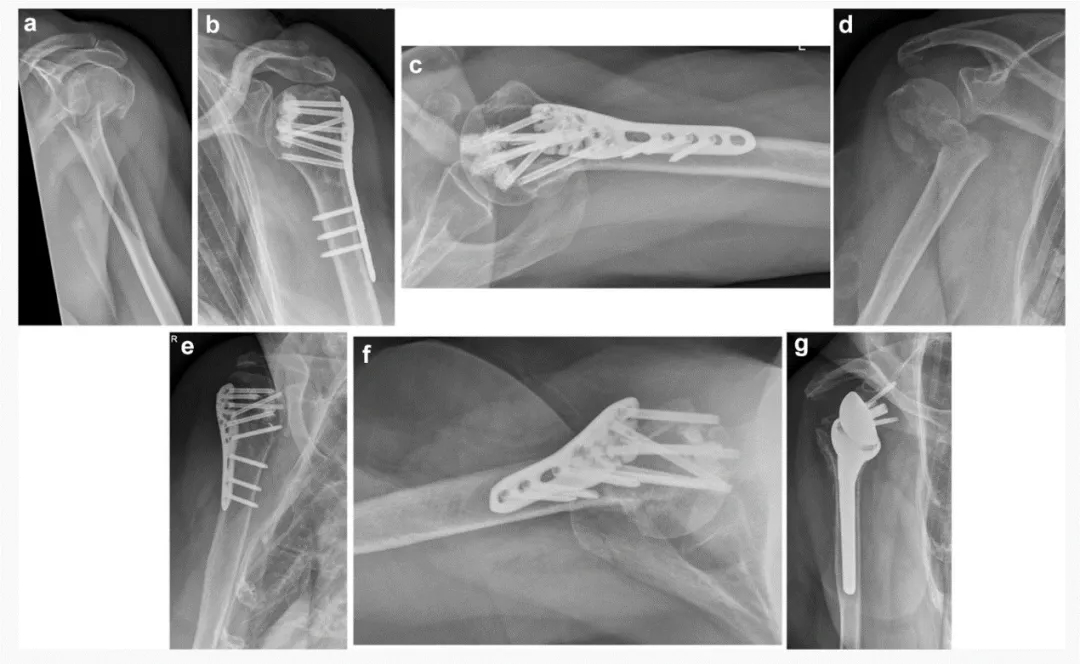
Όλες οι χειρουργικές επεμβάσεις πραγματοποιήθηκαν μέσω προσέγγισης μείζονος δελτοθωρακικού μυός. Η ανάταξη του κατάγματος και η τοποθέτηση της πλάκας πραγματοποιήθηκαν με τον τυπικό τρόπο. Η τεχνική ενίσχυσης με κοχλιωτό τσιμέντο χρησιμοποίησε 0,5 ml τσιμέντου για την ενίσχυση της άκρης με κοχλία.
Η ακινητοποίηση πραγματοποιήθηκε μετεγχειρητικά σε ειδικό νάρθηκα για τον ώμο για 3 εβδομάδες. Η πρώιμη παθητική και υποβοηθούμενη ενεργητική κίνηση με ρύθμιση του πόνου ξεκίνησε 2 ημέρες μετεγχειρητικά για να επιτευχθεί πλήρες εύρος κίνησης (ROM).
Ⅱ.Συνέπεια.
Αποτελέσματα: Συμπεριλήφθηκαν είκοσι τέσσερις ασθενείς, με διάμεση ηλικία 77,5 έτη (εύρος, 62-96 έτη). Είκοσι μία ήταν γυναίκες και τρεις άνδρες. Πέντε κατάγματα 2 μερών, 12 κατάγματα 3 μερών και επτά κατάγματα 4 μερών αντιμετωπίστηκαν χειρουργικά χρησιμοποιώντας γωνιακές πλάκες σταθεροποίησης και πρόσθετη ενίσχυση με βιδωτό τσιμέντο. Τρία από τα 24 κατάγματα ήταν κατάγματα κεφαλής βραχιονίου οστού. Ανατομική ανάταξη επιτεύχθηκε σε 12 από τους 24 ασθενείς. Πλήρης ανάταξη του έσω φλοιού επιτεύχθηκε σε 15 από τους 24 ασθενείς (62,5%). 3 μήνες μετά την επέμβαση, 20 από τους 21 ασθενείς (95,2%) είχαν επιτύχει πώρωση κατάγματος, εκτός από 3 ασθενείς που χρειάστηκαν πρώιμη αναθεωρητική χειρουργική επέμβαση.
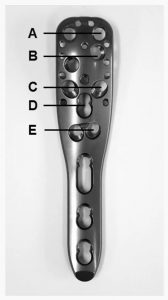


Ένας ασθενής εμφάνισε πρώιμη δευτερογενή μετατόπιση (οπίσθια στροφή του θραύσματος της κεφαλής του βραχιονίου) 7 εβδομάδες μετά την επέμβαση. Η αναθεώρηση πραγματοποιήθηκε με αντίστροφη ολική αρθροπλαστική ώμου 3 μήνες μετά την επέμβαση. Πρωτογενής διείσδυση βίδας λόγω μικρής ενδοαρθρικής διαρροής τσιμέντου (χωρίς σημαντική διάβρωση της άρθρωσης) παρατηρήθηκε σε 3 ασθενείς (2 εκ των οποίων είχαν κατάγματα της κεφαλής του βραχιονίου) κατά τη διάρκεια της μετεγχειρητικής ακτινογραφικής παρακολούθησης. Διείσδυση βίδας ανιχνεύθηκε στο στρώμα C της πλάκας σταθεροποίησης γωνίας σε 2 ασθενείς και στο στρώμα E σε έναν άλλο (Εικ. 3). 2 από αυτούς τους 3 ασθενείς στη συνέχεια εμφάνισαν άσηπτη νέκρωση (AVN). Οι ασθενείς υποβλήθηκαν σε αναθεωρητική χειρουργική επέμβαση λόγω της ανάπτυξης AVN (Πίνακες 1, 2).
Ⅲ.Συζήτηση.
Η πιο συχνή επιπλοκή στα εγγύς κατάγματα του βραχιονίου οστού (PHFs), εκτός από την ανάπτυξη άσηπτης νέκρωσης (AVN), είναι η μετατόπιση της βίδας με επακόλουθη κατάρρευση προσαγωγής του θραύσματος της κεφαλής του βραχιονίου οστού. Αυτή η μελέτη διαπίστωσε ότι η ενίσχυση με βίδα τσιμέντου είχε ως αποτέλεσμα ποσοστό πώρωσης 95,2% στους 3 μήνες, ποσοστό δευτερογενούς μετατόπισης 4,2%, ποσοστό AVN 16,7% και ποσοστό συνολικής αναθεώρησης 16,7%. Η ενίσχυση με τσιμέντο των βιδών είχε ως αποτέλεσμα ποσοστό δευτερογενούς μετατόπισης 4,2% χωρίς κατάρρευση προσαγωγής, το οποίο είναι χαμηλότερο ποσοστό σε σύγκριση με το περίπου 13,7-16% με τη συμβατική γωνιακή οστεοσύνθεση πλάκας. Συνιστούμε ανεπιφύλακτα να καταβληθούν προσπάθειες για την επίτευξη επαρκούς ανατομικής ανάταξης, ειδικά του έσω φλοιού του βραχιονίου οστού στην γωνιακή οστεοσύνθεση PHFs. Ακόμα και αν εφαρμοστεί πρόσθετη ενίσχυση με βίδα, πρέπει να ληφθούν υπόψη γνωστά κριτήρια πιθανής αστοχίας.
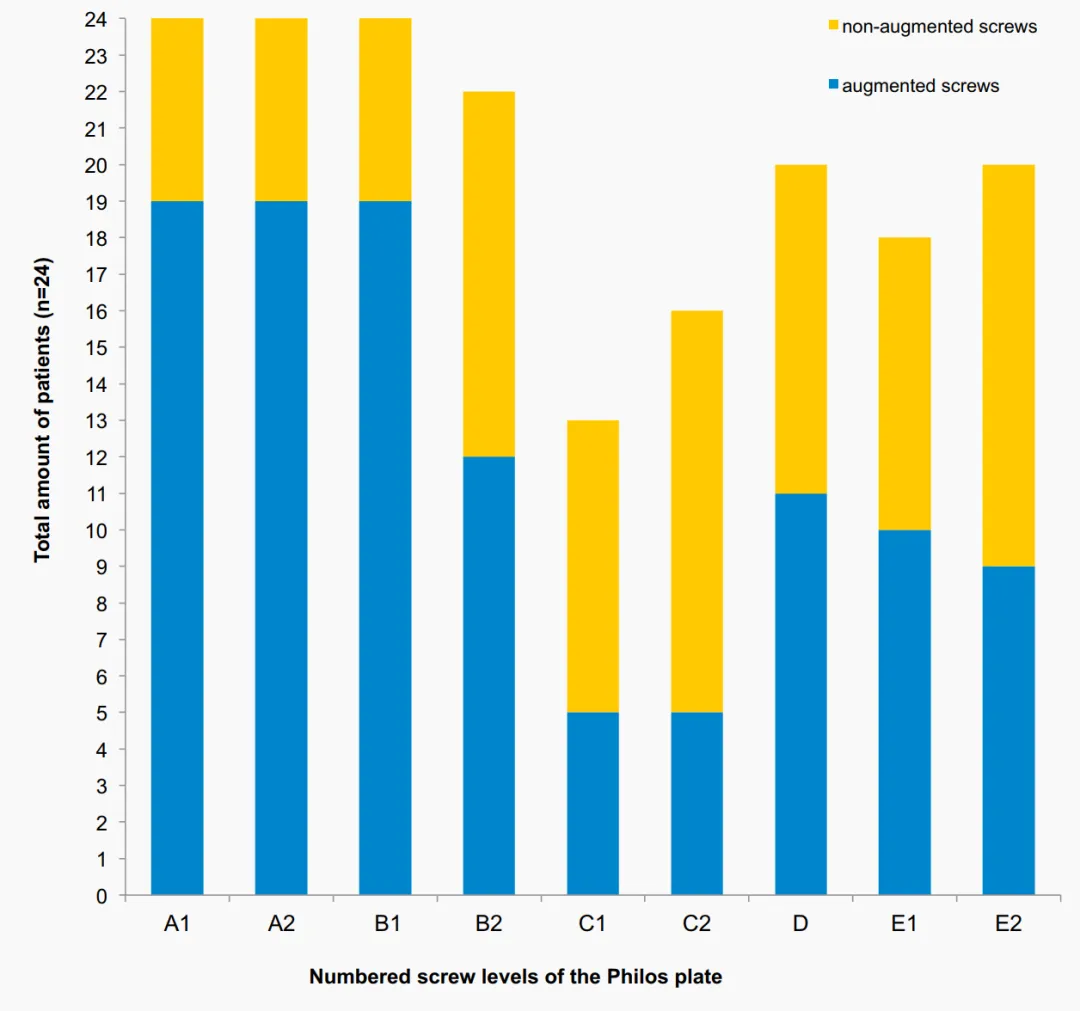
Το συνολικό ποσοστό αναθεώρησης του 16,7% με χρήση ενίσχυσης με βίδα σε αυτή τη μελέτη βρίσκεται εντός του χαμηλότερου εύρους των προηγουμένως δημοσιευμένων ποσοστών αναθεώρησης για τις παραδοσιακές πλάκες γωνιακής σταθεροποίησης σε PHF, οι οποίες έχουν δείξει ποσοστά αναθεώρησης στον ηλικιωμένο πληθυσμό που κυμαίνονται από 13% έως 28%. Χωρίς αναμονή. Η προοπτική, τυχαιοποιημένη, ελεγχόμενη πολυκεντρική μελέτη που διεξήχθη από τους Hengg et al. δεν έδειξε το όφελος της ενίσχυσης με βίδα τσιμέντου. Μεταξύ ενός συνόλου 65 ασθενών που ολοκλήρωσαν την παρακολούθηση 1 έτους, μηχανική βλάβη εμφανίστηκε σε 9 ασθενείς και 3 στην ομάδα ενίσχυσης. Οστεοαρθρίτιδα (AVN) παρατηρήθηκε σε 2 ασθενείς (10,3%) και σε 2 ασθενείς (5,6%) στην ομάδα χωρίς ενίσχυση. Συνολικά, δεν υπήρχαν σημαντικές διαφορές στην εμφάνιση ανεπιθύμητων ενεργειών και κλινικών αποτελεσμάτων μεταξύ των δύο ομάδων. Παρόλο που αυτές οι μελέτες επικεντρώθηκαν σε κλινικά και ακτινολογικά αποτελέσματα, δεν αξιολόγησαν τις ακτινογραφίες με τόση λεπτομέρεια όσο αυτή η μελέτη. Συνολικά, οι ακτινολογικά ανιχνευμένες επιπλοκές ήταν παρόμοιες με αυτές σε αυτή τη μελέτη. Καμία από αυτές τις μελέτες δεν ανέφερε ενδοαρθρική διαρροή τσιμέντου, εκτός από τη μελέτη των Hengg et al., οι οποίοι παρατήρησαν αυτό το ανεπιθύμητο συμβάν σε έναν ασθενή. Στην παρούσα μελέτη, παρατηρήθηκε πρωτογενής διείσδυση βίδας δύο φορές στο επίπεδο C και μία φορά στο επίπεδο E, με επακόλουθη ενδοαρθρική διαρροή τσιμέντου χωρίς καμία κλινική σημασία. Το σκιαγραφικό υλικό εγχύθηκε υπό ακτινοσκοπικό έλεγχο πριν από την εφαρμογή της ενίσχυσης του τσιμέντου σε κάθε βίδα. Ωστόσο, θα πρέπει να πραγματοποιούνται διαφορετικές ακτινογραφικές λήψεις σε διαφορετικές θέσεις βραχίονα και να αξιολογούνται πιο προσεκτικά για να αποκλειστεί οποιαδήποτε πρωτογενής διείσδυση βίδας πριν από την εφαρμογή του τσιμέντου. Επιπλέον, η ενίσχυση με τσιμέντο των βιδών στο επίπεδο C (διαμόρφωση απόκλισης βίδας) θα πρέπει να αποφεύγεται λόγω του υψηλότερου κινδύνου διείσδυσης της κύριας βίδας και επακόλουθης διαρροής τσιμέντου. Η ενίσχυση της άκρης της βίδας τσιμέντου δεν συνιστάται σε ασθενείς με κατάγματα της κεφαλής του βραχιονίου οστού λόγω της υψηλής πιθανότητας ενδοαρθρικής διαρροής που παρατηρείται σε αυτό το πρότυπο κατάγματος (παρατηρήθηκε σε 2 ασθενείς).
VI. Συμπέρασμα.
Στη θεραπεία των PHF με πλάκες σταθεροποιημένης γωνίας που χρησιμοποιούν τσιμέντο PMMA, η αύξηση της άκρης βίδας με τσιμέντο είναι μια αξιόπιστη χειρουργική τεχνική που ενισχύει τη στερέωση του εμφυτεύματος στο οστό, με αποτέλεσμα χαμηλό ποσοστό δευτερογενούς μετατόπισης 4,2% σε ασθενείς με οστεοπορωτική δράση. Σε σύγκριση με την υπάρχουσα βιβλιογραφία, παρατηρήθηκε αυξημένη συχνότητα εμφάνισης άσηπτης νέκρωσης (AVN) κυρίως σε σοβαρά πρότυπα καταγμάτων και αυτό πρέπει να λαμβάνεται υπόψη. Πριν από την εφαρμογή τσιμέντου, οποιαδήποτε ενδοαρθρική διαρροή τσιμέντου πρέπει να αποκλειστεί προσεκτικά με χορήγηση σκιαγραφικού μέσου. Λόγω του υψηλού κινδύνου ενδοαρθρικής διαρροής τσιμέντου σε κατάγματα κεφαλής βραχιονίου οστού, δεν συνιστούμε την αύξηση της άκρης βίδας με τσιμέντο σε αυτό το κάταγμα.
Ώρα δημοσίευσης: 06 Αυγούστου 2024










