Η πρόσθια στερέωση της οδοντοειδούς απόφυσης με βίδα διατηρεί την περιστροφική λειτουργία του C1-2 και έχει αναφερθεί στη βιβλιογραφία ότι έχει ποσοστό σύντηξης από 88% έως 100%.
Το 2014, οι Markus R και οι συνεργάτες του δημοσίευσαν ένα σεμινάριο σχετικά με τη χειρουργική τεχνική της πρόσθιας οστεοσύνθεσης με βίδες για οδοντοειδή κατάγματα στο The Journal of Bone & Joint Surgery (Am). Το άρθρο περιγράφει λεπτομερώς τα κύρια σημεία της χειρουργικής τεχνικής, την μετεγχειρητική παρακολούθηση, τις ενδείξεις και τις προφυλάξεις σε έξι βήματα.
Το άρθρο τονίζει ότι μόνο τα κατάγματα τύπου II είναι επιδεκτικά άμεσης πρόσθιας οστεοσύνθεσης με βίδα και ότι προτιμάται η οστεοσύνθεση με μία μόνο κοίλη βίδα.
Βήμα 1: Διεγχειρητική τοποθέτηση του ασθενούς
1. Πρέπει να λαμβάνονται βέλτιστες πρόσο-οπίσθιες και πλάγιες ακτινογραφίες για αναφορά στον χειριστή.
2. Ο ασθενής πρέπει να διατηρείται σε θέση με ανοιχτό το στόμα κατά τη διάρκεια της χειρουργικής επέμβασης.
3. Το κάταγμα θα πρέπει να επανατοποθετηθεί όσο το δυνατόν περισσότερο πριν από την έναρξη της χειρουργικής επέμβασης.
4. Η αυχενική μοίρα της σπονδυλικής στήλης θα πρέπει να υπερεκταθεί όσο το δυνατόν περισσότερο για να επιτευχθεί η βέλτιστη έκθεση της βάσης της οδοντοειδούς απόφυσης.
5. Εάν η υπερέκταση της αυχενικής μοίρας της σπονδυλικής στήλης δεν είναι δυνατή – π.χ., σε κατάγματα υπερέκτασης με οπίσθια μετατόπιση του κεφαλικού άκρου της οδοντοειδούς απόφυσης – τότε μπορεί να εξεταστεί η μετατόπιση της κεφαλής του ασθενούς προς την αντίθετη κατεύθυνση σε σχέση με τον κορμό του.
6. ακινητοποιήστε το κεφάλι του ασθενούς σε όσο το δυνατόν πιο σταθερή θέση. Οι συγγραφείς χρησιμοποιούν το πλαίσιο κεφαλής Mayfield (φαίνεται στα Σχήματα 1 και 2).
Βήμα 2: Χειρουργική προσέγγιση
Χρησιμοποιείται μια τυπική χειρουργική προσέγγιση για την αποκάλυψη του πρόσθιου τραχειακού στρώματος χωρίς να καταστραφούν σημαντικές ανατομικές δομές.
Βήμα 3: Σημείο εισόδου βίδας
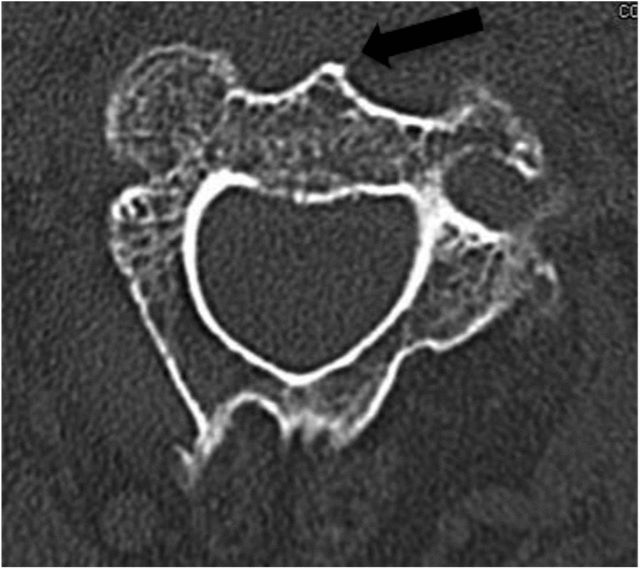
Το βέλτιστο σημείο εισόδου βρίσκεται στο πρόσθιο κάτω περιθώριο της βάσης του σπονδυλικού σώματος C2. Επομένως, το πρόσθιο άκρο του δίσκου C2-C3 πρέπει να είναι εκτεθειμένο. (όπως φαίνεται στα Σχήματα 3 και 4 παρακάτω) Σχήμα 3
Το μαύρο βέλος στο Σχήμα 4 δείχνει ότι η πρόσθια σπονδυλική στήλη C2 παρατηρείται προσεκτικά κατά την προεγχειρητική ανάγνωση της αξονικής τομογραφίας και πρέπει να χρησιμοποιείται ως ανατομικό ορόσημο για τον προσδιορισμό του σημείου εισαγωγής της βελόνας κατά τη διάρκεια της χειρουργικής επέμβασης.
2. Επιβεβαιώστε το σημείο εισόδου με πρόσο-οπίσθια και πλάγια ακτινοσκοπική απεικόνιση της αυχενικής μοίρας της σπονδυλικής στήλης. 3.
3. Σύρετε τη βελόνα ανάμεσα στο πρόσθιο άνω άκρο της άνω τελικής πλάκας C3 και το σημείο εισόδου C2 για να βρείτε το βέλτιστο σημείο εισόδου της βίδας.
Βήμα 4: Τοποθέτηση βιδών
1. Μια βελόνα GROB διαμέτρου 1,8 mm εισάγεται αρχικά ως οδηγός, με τη βελόνα προσανατολισμένη ελαφρώς πίσω από την άκρη της νωτιαίας χορδής. Στη συνέχεια, εισάγεται μια κοίλη βίδα διαμέτρου 3,5 mm ή 4 mm. Η βελόνα πρέπει πάντα να προωθείται αργά κεφαλικά υπό πρόσο-οπίσθια και πλάγια ακτινοσκοπική παρακολούθηση.
2. Τοποθετήστε το κοίλο τρυπάνι προς την κατεύθυνση του οδηγού πείρου υπό ακτινοσκοπική παρακολούθηση και προωθήστε το αργά μέχρι να διαπεράσει το κάταγμα. Το κοίλο τρυπάνι δεν πρέπει να διαπεράσει τον φλοιό της κεφαλικής πλευράς της νωτιαίας χορδής, έτσι ώστε ο οδηγός πείρος να μην εξέρχεται μαζί με το κοίλο τρυπάνι.
3. Μετρήστε το μήκος της απαιτούμενης κοίλης βίδας και επαληθεύστε το με την προεγχειρητική μέτρηση αξονικής τομογραφίας για την αποφυγή σφαλμάτων. Σημειώστε ότι η κοίλη βίδα πρέπει να διεισδύει στο φλοιώδες οστό στην άκρη της οδοντοειδούς απόφυσης (για να διευκολυνθεί το επόμενο βήμα της συμπίεσης του άκρου του κατάγματος).
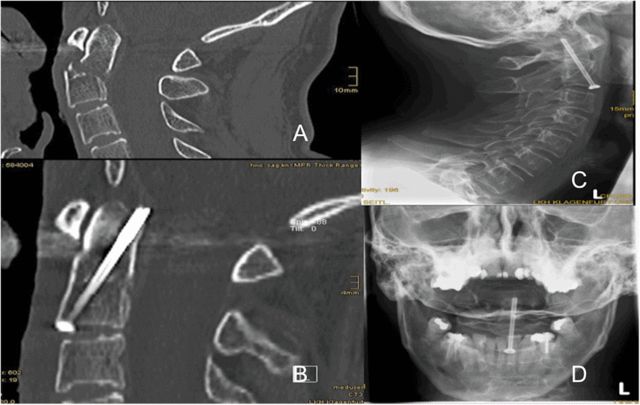
Στις περισσότερες περιπτώσεις των συγγραφέων, χρησιμοποιήθηκε μία μόνο κοίλη βίδα για στερέωση, όπως φαίνεται στο Σχήμα 5, η οποία βρίσκεται κεντρικά στη βάση της οδοντοειδούς απόφυσης στραμμένη προς την κεφαλή, με την άκρη της βίδας να διεισδύει ακριβώς στο οπίσθιο φλοιώδες οστό στην άκρη της οδοντοειδούς απόφυσης. Γιατί συνιστάται η χρήση μίας μόνο βίδας; Οι συγγραφείς κατέληξαν στο συμπέρασμα ότι θα ήταν δύσκολο να βρεθεί ένα κατάλληλο σημείο εισόδου στη βάση της οδοντοειδούς απόφυσης εάν δύο ξεχωριστές βίδες τοποθετούνταν 5 mm από τη μέση γραμμή του C2.
Το Σχήμα 5 δείχνει μια κοίλη βίδα κεντρικά τοποθετημένη στη βάση της οδοντοειδούς απόφυσης στραμμένη προς την κεφαλή, με την άκρη της βίδας να διεισδύει μόλις στον φλοιό του οστού ακριβώς πίσω από την άκρη της οδοντοειδούς απόφυσης.
Αλλά εκτός από τον παράγοντα ασφάλειας, αυξάνουν δύο βίδες τη μετεγχειρητική σταθερότητα;
Μια βιομηχανική μελέτη που δημοσιεύτηκε το 2012 στο περιοδικό Clinical Orthopaedics and Related Research από τους Gang Feng et al. του Βασιλικού Κολλεγίου Χειρουργών του Ηνωμένου Βασιλείου έδειξε ότι μία και δύο βίδες παρέχουν το ίδιο επίπεδο σταθεροποίησης στην οστεοσύνθεση οδοντοειδών καταγμάτων. Επομένως, μία μόνο βίδα είναι επαρκής.
4. Όταν επιβεβαιωθεί η θέση του κατάγματος και οι οδηγοί πείροι, τοποθετούνται οι κατάλληλες κοίλες βίδες. Η θέση των βιδών και των πείρων θα πρέπει να παρατηρείται με ακτινοσκόπηση.
5. Πρέπει να λαμβάνεται μέριμνα ώστε η συσκευή βιδώματος να μην επηρεάζει τους περιβάλλοντες μαλακούς ιστούς κατά την εκτέλεση οποιασδήποτε από τις παραπάνω λειτουργίες. 6. Σφίξτε τις βίδες για να ασκήσετε πίεση στον χώρο του κατάγματος.
Βήμα 5: Κλείσιμο τραύματος
1. Ξεπλύνετε την χειρουργική περιοχή μετά την ολοκλήρωση της τοποθέτησης των βιδών.
2. Η πλήρης αιμόσταση είναι απαραίτητη για τη μείωση των μετεγχειρητικών επιπλοκών, όπως η συμπίεση της τραχείας από αιμάτωμα.
3. Ο αυχενικός πλατύς ραχιαίος μυς που έχει υποστεί τομή πρέπει να κλείσει με ακριβή ευθυγράμμιση, διαφορετικά η αισθητική της μετεγχειρητικής ουλής θα επηρεαστεί αρνητικά.
4. Δεν είναι απαραίτητο το πλήρες κλείσιμο των βαθιών στρωμάτων.
5. Η παροχέτευση τραύματος δεν είναι υποχρεωτική επιλογή (οι συγγραφείς συνήθως δεν τοποθετούν μετεγχειρητικές παροχετεύσεις).
6. Συνιστώνται ενδοδερμικά ράμματα για την ελαχιστοποίηση των επιπτώσεων στην εμφάνιση του ασθενούς.
Βήμα 6: Παρακολούθηση
1. Οι ασθενείς θα πρέπει να συνεχίσουν να φορούν άκαμπτο νάρθηκα αυχένα για 6 εβδομάδες μετεγχειρητικά, εκτός εάν το απαιτεί η νοσηλευτική φροντίδα, και θα πρέπει να αξιολογούνται με περιοδική μετεγχειρητική απεικόνιση.
2. Οι τυπικές προσθιοπίσθιες και πλάγιες ακτινογραφίες της αυχενικής μοίρας της σπονδυλικής στήλης θα πρέπει να επανεξετάζονται στις 2, 6 και 12 εβδομάδες και στους 6 και 12 μήνες μετά την επέμβαση. Πραγματοποιήθηκε αξονική τομογραφία στις 12 εβδομάδες μετά την επέμβαση.
Ώρα δημοσίευσης: 07-12-2023