Τα κατάγματα της κλείδας είναι ένα από τα πιο συχνά κατάγματα των άνω άκρων στην κλινική πράξη, με το 82% των καταγμάτων της κλείδας να είναι κατάγματα του μέσου άξονα. Τα περισσότερα κατάγματα της κλείδας χωρίς σημαντική μετατόπιση μπορούν να αντιμετωπιστούν συντηρητικά με επιδέσμους σχήματος οκτώ, ενώ εκείνα με σημαντική μετατόπιση, παρεμβαλλόμενους μαλακούς ιστούς, κίνδυνο αγγειακής ή νευρολογικής βλάβης ή υψηλές λειτουργικές απαιτήσεις μπορεί να απαιτούν εσωτερική οστεοσύνθεση με πλάκες. Το ποσοστό μη πώρωσης μετά από εσωτερική οστεοσύνθεση καταγμάτων της κλείδας είναι σχετικά χαμηλό, περίπου 2,6%. Οι συμπτωματικές μη πώρωσης συνήθως απαιτούν χειρουργική επέμβαση αναθεώρησης, με την κύρια προσέγγιση να είναι το σπογγώδες οστικό μόσχευμα σε συνδυασμό με εσωτερική οστεοσύνθεση. Ωστόσο, η διαχείριση των υποτροπιαζόντων ατροφικών μη πώρωσης σε ασθενείς που έχουν ήδη υποβληθεί σε αναθεώρηση μη πώρωσης είναι εξαιρετικά δύσκολη και παραμένει ένα δίλημμα τόσο για τους γιατρούς όσο και για τους ασθενείς.
Για να αντιμετωπίσει αυτό το ζήτημα, ένας καθηγητής στο Νοσοκομείο Ερυθρού Σταυρού του Ξιάν χρησιμοποίησε καινοτόμα αυτόλογα μοσχεύματα λαγόνιου οστού σε συνδυασμό με αυτόλογα σπογγώδη μοσχεύματα οστού για τη θεραπεία ανθεκτικών μη πώρωσης καταγμάτων κλείδας μετά από αποτυχημένη αναθεωρητική χειρουργική επέμβαση, επιτυγχάνοντας ευνοϊκά αποτελέσματα. Τα αποτελέσματα της έρευνας δημοσιεύθηκαν στο περιοδικό "International Orthopaedics".

Χειρουργική επέμβαση
Οι συγκεκριμένες χειρουργικές επεμβάσεις μπορούν να συνοψιστούν ως εξής:
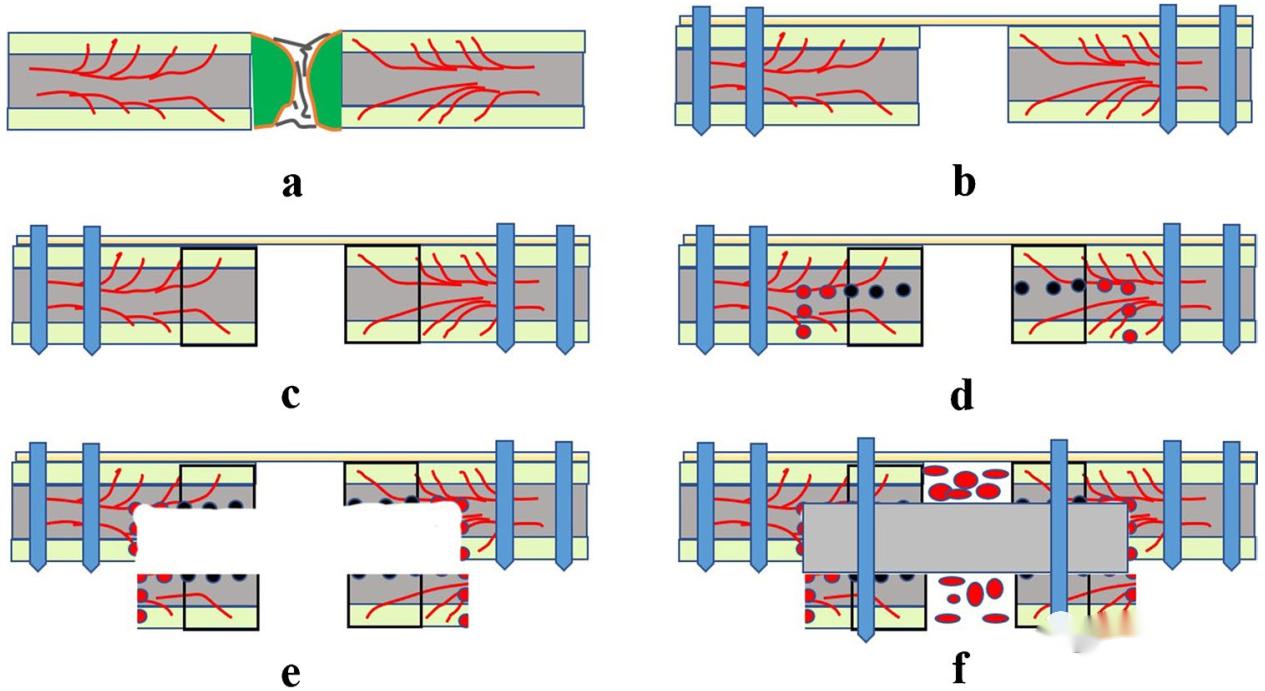
α: Αφαιρέστε την αρχική οστεοσύνθεση της κλείδας, αφαιρέστε την σκληρωτική ουλή οστού και ινών στο σπασμένο άκρο του κατάγματος.
β: Χρησιμοποιήθηκαν πλαστικές πλάκες ανακατασκευής κλείδας, εισήχθησαν βίδες ασφάλισης στο εσωτερικό και εξωτερικό άκρο για να διατηρηθεί η συνολική σταθερότητα της κλείδας και δεν στερεώθηκαν βίδες στην περιοχή που θα αντιμετωπιστεί στο σπασμένο άκρο της κλείδας.
γ: Μετά την στερέωση της πλάκας, ανοίξτε οπές με βελόνα Kirschler κατά μήκος του σπασμένου άκρου του κατάγματος προς τα μέσα και προς τα έξω μέχρι η οπή να στάξει αίμα (ένδειξη κόκκινης πιπεριάς), υποδεικνύοντας καλή μεταφορά αίματος στα οστά εδώ.
δ: Σε αυτό το σημείο, συνεχίστε να τρυπάτε 5 mm εσωτερικά και εξωτερικά και ανοίξτε διαμήκεις οπές στο πίσω μέρος, κάτι που ευνοεί την επόμενη οστεοτομή.
ε: Μετά την οστεοτομή κατά μήκος της αρχικής οπής, μετακινήστε τον κάτω φλοιό του οστού προς τα κάτω για να αφήσετε μια οστική αύλακα.
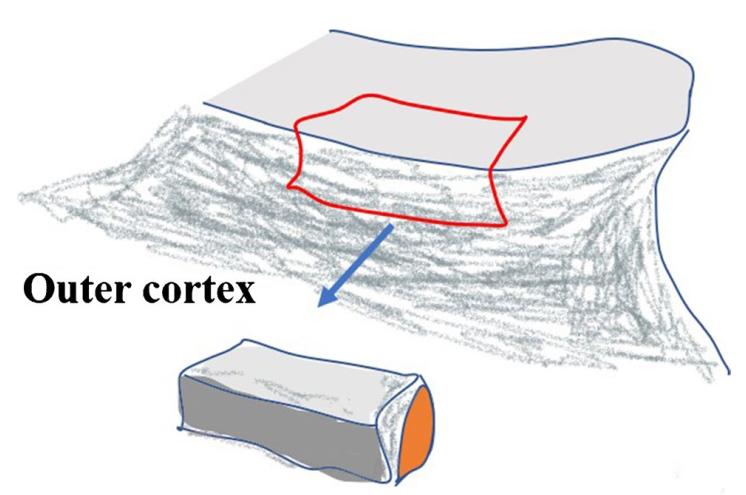
στ: Εμφυτεύτηκε διφλοιώδες λαγόνιο οστό στην οστική αύλακα και στη συνέχεια ο άνω φλοιός, η λαγόνια ακρολοφία και ο κάτω φλοιός στερεώθηκαν με βίδες. Το λαγόνιο σπογγώδες οστό εισήχθη στον χώρο του κατάγματος.
Τυπικός
περιπτώσεις:
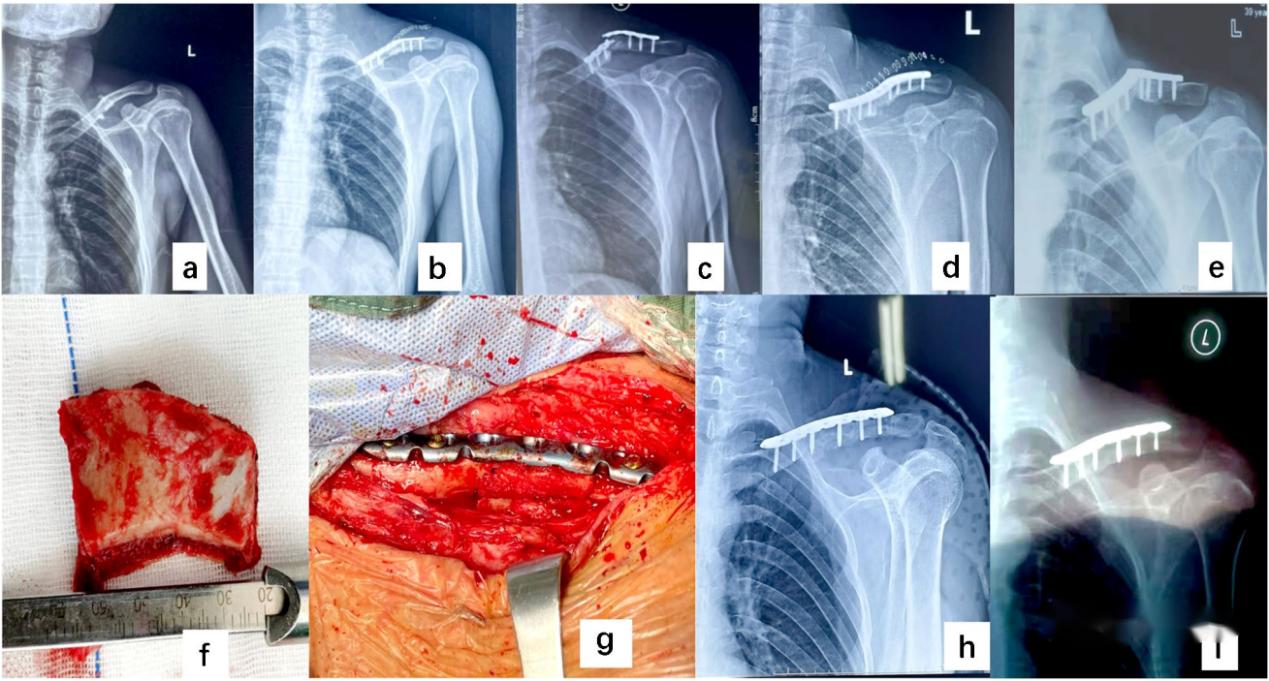
▲ Ο ασθενής ήταν ένας 42χρονος άνδρας με κάταγμα μέσου τμήματος της αριστερής κλείδας που προκλήθηκε από τραύμα (α). Μετά από χειρουργική επέμβαση (β). Σταθερό κάταγμα και μη πώρωση οστού εντός 8 μηνών από την επέμβαση (γ). Μετά την πρώτη ανακαίνιση (δ). Κάταγμα χαλύβδινης πλάκας 7 μήνες μετά την ανακαίνιση και μη πώρωση (ε). Το κάταγμα πώρωσε (η, θ) μετά από δομικό οστικό μόσχευμα (στ, ζ) του φλοιού του λαγόνιου οστού.
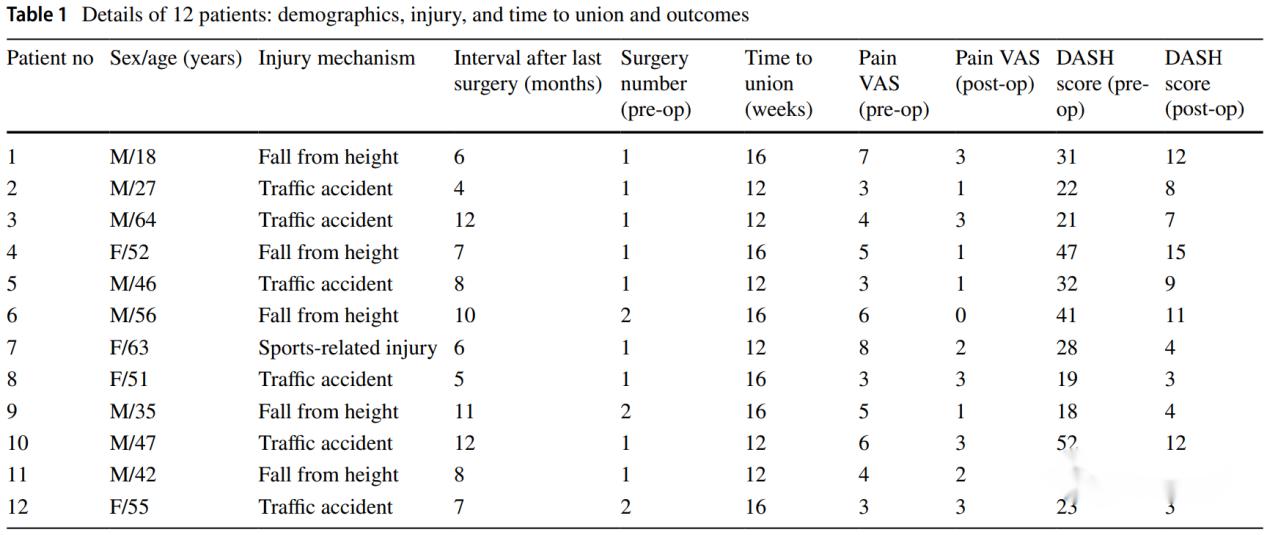
Στη μελέτη του συγγραφέα, συμπεριλήφθηκαν συνολικά 12 περιπτώσεις ανθεκτικής μη πώρωσης οστού, οι οποίες όλες πέτυχαν οστική επούλωση μετά από χειρουργική επέμβαση, και 2 ασθενείς παρουσίασαν επιπλοκές, 1 περίπτωση θρόμβωσης μεσομυϊκής φλέβας στη γαστροκνημία και 1 περίπτωση πόνου από την αφαίρεση του λαγόνιου οστού.
Η ανθεκτική μη πώρωση της κλείδας αποτελεί ένα πολύ δύσκολο πρόβλημα στην κλινική πράξη, το οποίο επιφέρει βαρύ ψυχολογικό βάρος τόσο στους ασθενείς όσο και στους γιατρούς. Αυτή η μέθοδος, σε συνδυασμό με δομικό οστικό μόσχευμα φλοιώδους οστού του λαγόνιου οστού και σπογγώδες οστικό μόσχευμα, έχει επιτύχει ένα καλό αποτέλεσμα στην οστική επούλωση, και η αποτελεσματικότητα είναι ακριβής, γεγονός που μπορεί να χρησιμοποιηθεί ως αναφορά για τους κλινικούς ιατρούς.
Ώρα δημοσίευσης: 23 Μαρτίου 2024